1 臨床検査とは
私たち患者が、何らかの身体の変調を覚えて医療機関を訪れた時、医師はどのようなプロセスで診療を行っているのだろうか。まず「患者のどこが悪いのか」を診たてる作業、つまり「診断」が必要となる。
「診断」というのは、内科診断学の教科書とされる「新内科診断学(吉利和著、金芳堂)」によれば、「患者の持っている異常状態を正確に把握し、これによって、適切な処置を施すための根拠を得るためのプロセスであると定義づけられている。
医師はまず「問診」を通して、患者の訴える苦痛(主訴という)に耳を傾けつつ、いくつかの関連する質問をしながら、患者が来院するに至るまでの経過(現病歴という)を明らかにする。同時に、これまでに罹った病気(既往症という)や家族歴、さらに患者の置かれている環境条件を必要に応じてただすことになる。
この際、同時に医師は「診察」を行っている。眼で見たり(視診)、あるいは手で触れたり(触診)、たたいたり(打診)する。また、聴診器やハンマー等の簡単な道具を用いて、患者の状態が調べられる。専門用語では、これを「理学的所見をとる」という。
この問診と診察が終わる頃になると、医師の頭の中には可能性がある疾患がいくつか浮かんでいる。すでに診断名が決まってしまう場合も少なくない。しかし、通常はいくつかの臨床検査が選択して行われることになる。
臨床検査の目的としては、
① 予測される疾患を確認するため、あるいは、その疾患の程度(重症度)を判定す
るため
② 他に可能性のある疾患を除外(鑑別)するため
③ 合併症や続発性を調べるため
の3つの場合がある。実際には一つの検査がこれらすべての目的を持って行われている。
いまや、臨床検査データは、客観性の高い医学的情報として、診断にとって必須のものとなっている。また、当然のことながら、臨床検査データは、治療経過を知る上にも不可欠なものとなっている。
コンピュータテクノロジーの進歩は、CTやエコー、光ファイバ-、マイクロエレクトロニクス機器が加わり、血液や尿などの検査材料を用いて行う検査も、血液自動分析機の登場などで機械化及び自動化により検査項目の種類を増やし、高速処理が可能になっている。
2 血液検査基準値
厚生労働省の令和5年簡易生命表によると、男の平均寿命(0歳の平均余命のこと。以下同じ。)は81.09年、女の平均寿命は87.14年となっている。平均寿命の男女差は、6.05年で前年より0.01年拡大している。
医療医術の進歩は平均寿命の延長と同時に、疾病構造の変貌を藻たらいたのである。成人病にはこれといった症状がない。成人病は、症状が出てきたときにはすでに病気が相当進行した状態、手遅れになっていることが少なくない。
2021年4月1日に改訂された厚生労働省の臨床検査項目一覧で、血液検査基準値を見ると、
1 血球係数
| 略称 | 日本語名 | 参考基準範囲 | この検査で何がわかるか |
|---|---|---|---|
| WBC | 白血球数 | 男 3.600~9.000/μ㍑ 女 3.000~7.800/μ㍑ | 白血球は血液の細胞成分のひとつで体内に炎症がある時や血液疾患の時に数値の変動がみられる。 |
| RBC | 赤血球数 | 男387~525万/μ㍑ 女353~466万/μ㍑ | 赤血球は血液の細胞成分のひとつで酸素や炭酸ガスを運び、貧血の有無や程度を判断する。 |
| HGB | ヘモグロビン | 男12.6~16.5g/dl 女10.6~14.4g/dl | 赤血球の中にあり酸素を運び、貧血や多血症の診断など、全身状態が把握できる。 |
| HCT | ヘマトリック | 男37.4~48.6% 女32.1~42.7% | 血液中の赤血球容積の割合で、貧血の有無や程度を診断する。 |
| MCV | 平均赤血球容積 | 男87.2~104.2fl 女83.2~100.3fl | それぞれ平均赤血球1個あたりの容積、ヘモグロビン量、ヘモグロビン濃度をあらわします。赤血球数、ヘモグロビン量、ヘマトクリット値から計算し、貧血の種類がわかる。 |
| MCH | 平均赤血球血色素量 | 男29.2~35.3pg 女27.4~3.8pg3 | |
| MCHC | 平均赤血球血色素濃度 | 男32.0~35.0% 女31.8~34.7% | |
| PLT | 血小板数 | 13.8~30.9万/μ㍑ | 血液の細胞のひとつで、血液を固めて止血する働きがあり、出血傾向、血液凝固性疾患の診断に用いる。 |
2 血液像
| 略称 | 日本語名 | 参考基準範囲 | この検査で何がわかるか |
|---|---|---|---|
| NEUT | 好中球 | 40~69(成人)% | 白血球の一種で細菌から生体を守る作用をし、感染症、炎症等で増加する。 |
| LYMPH | リンパ球 | 26~46(成人)% | 白血球の一種で異物から生体を守る作用をし、ウィルス感染症等で増加する。 |
| MONO | 単球 | 3~9(成人)% | 白血球の一種で体の中に侵入した病原体と戦う働きがあり、感染症、膠原病等で増加する。 |
| EOSINO | 好酸球 | 0.5(成人)% | 白血球の一種でアレルギーに関与し、喘息、寄生虫症、じんましん等で増加しする。 |
| BASO | 好塩基球 | 0.2(成人)% | 白血球の一種でアレルギーに関与し、血液の病気の一部で増加しする。 |
| Ret | 網状赤血球 | 0.2~2.30% | 赤血球が作られているかどうかを調べることにより貧血の種類がわかる。 |
3 血液凝固系検査
| 略称 | 日本語名 | 参考基準範囲 | この検査で何がわかるか |
|---|---|---|---|
| PT活性度 | プロトロンビン時間活性度 | 70~120% | 出血した時には、血液が固まり止血される。これを血液凝固反応と呼び、この働きを調べるための検査である。手術前に検査し、血液凝固の反応段階や反応部分に異常があるかを調べる。また血液凝固反応を起こす物質は肝臓で作られるため肝臓の機能を調べる時にも検査する。PTは血管内凝固(血栓)を予防する薬(ワファリン)の治療効果もみる。INRはどこの病院で検査しても同じ数値として判断できるように工夫された数値である。 |
| PTINR | プロトロンビン時間INR | 0.85~1.15 | |
| AOTT | 活性化部分トロンポプラスチン時間 | 0.85~1.15 | |
| フィブリノーゲン | フィブリノーゲン | 200~400mg/dl | |
| FDP | 血中フィブリン分解産物 | 50μg/ml以下 | 血管内で血液凝固反応がおこった場合、それによってできた血栓を溶かす作用が働く。その時に作り出された物質を測定する検査で、増加した場合は血管内で凝固反応があったことがわかる。 |
| Dダイマー | 血中フィブリン分解産物 | 1.0μg/ml以下 | |
| ATⅢ | アンチトロンビンⅢ | 80~130% | 活性低下で凝固亢進状態を反映します。 |
人間ドックなどでの健康診断の検査データを受け取ったら、どんなことに注意してみればよいだろうか。また、外来や入院治療中に、主治医から検査データを教えられたら、どのように受け止め、どのように判断したらよいのだろうか。
血液生化学検査で、BNU、クレスチンの数値は正常で「腎機能異常なし」との結果がでた。尿蛋白も陰性だった。しかし、この患者は三か月後に腎不全で血液透析をすることになった。健康診断受診時には、腎機能に異常がなかったのかもしれない。
しかし、クレアチニン・クリアランスなどの精密検査や、蛋白尿定量検査が行われていないので、健康診断時のデータから「腎機能正常」とは即断できない。集団検診の検査データは、あくまでも検査当日のデータで、疾病が存在しないと保証するものではない。
3 生化学検査基準値とは
生化学検査とは、血液を遠心分離器にかけて、有形成分(赤血球、白血球、血小板など)や無形成分(血清)とに分離し、血清中の物質を化学的に分析し、病気の診断や治療の判定、病状の経過観察に欠かせない検査である。
血液は全身のあらゆる組織を循環して細胞に栄養分を運ぶと同時に、老廃物を受け取っているため、常に全身の健康状態を反映している。血液は正直者なので、からだのどこかに異常が起こるとすぐに知らせてくれる。
生化学検査では、調べる臓器によって検査項目が違ってくる。例えば、GOT、GPT、γ-GTPなどのように肝機能検査には欠かせないものや、尿素窒素、尿酸、クレアチニンのように腎機能検査では必ず行われるものもある。
1 生化学検査基準値
| 略称 | 日本語名 | 参考基準範囲 | この検査で何がわかるか |
|---|---|---|---|
| CRP | C反応性蛋白 | ≦ 0.3 mg/dl | 細菌感染をはじめ体内に炎症がないかどうかがわかる。 |
| TP | 総蛋白 | 6.5-8.0 g/dl | 血清(血液の中の液体成分)に含まれている、いろいろなタンパクの総和であるす。栄養状態や脱水の有無、また大量に出血した時に体の状態をみるために測定する。 |
| LB | アルブミン | 4.0-5.2 g/dl | TPの60%をしめる成分で、肝臓のはたらきや栄養状態を調べる。 |
| T-Bil | 総ビリルビン | 0.2-1.2 mg/dl | 血液中の血色素が分解してできる成分で 肝臓の障害や黄疸の種類を区別するために測定する。 |
| D-Bil | 直接ビリルビン | 0-0.3 mg/dl | |
| CHE | コリンエステラーゼ | 168-470 U/L | 肝臓のはたらき具合をみることができる。 |
| AST(GOT) | アスパラギン酸トランスアミナーゼ | ≦ 30 U/L | 肝臓の状態が敏感に反映され肝機能検査の代表とされていう。ASTは心臓の病気の場合にも高くなる。 |
| ALT(GPT) | アラニントランスアミナーゼ | ≦ 30 U/L | |
| ALP | アルカリホスファターゼ | 38-113 U/L | 肝臓の障害や胆管のつまりの有無をみる。また成長期や骨折後の回復期には高くなる。 |
| γ-GTP | ガンマ・グルタミルトランスペプチターゼ | ≦ 50 U/L | タンパクを分解する酵素で肝臓、腎臓,膵臓などの組織にあり、おもに肝臓の障害の程度がわかる。γ-GTPはアルコール分によく反応するので飲酒習慣との関連がわかる。 |
| LAP | ロイシンアミノペプチタ-ゼ | 30-80 U/L | |
| LD | 乳酸脱水素酵素 | 119-229 U/L | 急性肝炎、肝硬変、心筋梗塞、悪性貧血、白血病や癌などさまざまな疾患の状態を他の検査と合わせてみる。 |
| CK(CPK) | クレアチンキナーゼ | 男 60-287 U/L 女 45-163 U/L | 心筋、骨格筋、脳の中に含まれる酵素で細胞の損傷で血液中にでてくる。心筋梗塞の時にその障害の程度がわかる。また運動後など筋肉が疲労したときにも高くなる。 |
| CK-MB | CKアイソザイム | ≦ 25 U/L | CKのうち心筋に由来するもので、心筋梗塞などのときに心臓の障害の程度がわかる。 |
| AMY | アミラーゼ | 43-116 U/L | 膵臓や唾液腺の炎症がわかる。 |
| Fe | 鉄 | 43-181 μg/dl | 血清(血液の中の液体成分)の中にある鉄のことで、TIBCは鉄と結合して運搬するタンパク量を足した総和である。 |
| TIBC | 総鉄結合能 | 231-398 μg/dl | |
| BUN(UN) | 尿素窒素 | 7-24 mg/dl | BUNはタンパクの燃えカスであり、CREは筋肉のエネルギー源として使われた物質のカスで共にからだの老廃物であるす。これらの老廃物を尿に流す腎臓の排泄機能がわかる。 |
| CRE | クレアチニン | 男 ≦ 1.00 mg/dl 女 ≦ 0.70 mg/dl |
|
| UA | 尿酸 | 男 4.0-7.0 mg/dl 女 3.5-7.0 mg/dl | 痛風の指標として重要な項目である。 |
| Na | ナトリウム | 135-147 mmol/L | むくみ、脱水(下痢、嘔吐など)の時の体の中の水分のバランスをあらわす。(Kの高い時は不整脈や心不全に対する注意が必要。) |
| K | カリウム | 3.3-4.8 mmol/L | |
| Cl | クロール | 98-108 mmol/L | |
| Ca | カルシウム | 8.6-10.4 mg/dl | Caの99%は骨にあるが、血液中のわずかなCaは筋肉の収縮、血液凝固、神経が刺激を伝える時に重要な働きをする。これらを調節する副甲状腺や骨の病気などがわかる。 |
| T-Cho | 総コレステロール | 130-219 mg/dl | 生活習慣病の予防や治療を目的として測定する。値が高くなると動脈硬化の危険性が高くなる。 |
| TG | 中性脂肪 | 50-149 mg/dl | |
| HDL-C | HDLコレステロール | 男 40-75 mg/dl 女 40-87 mg/dl | 血管に貯まったコレステロールを取り除く善玉コレステロールで、低いと動脈硬化を起しやすくなる。 |
| LDL-C | LDLコレステロール | 70-139 mg/dl | 悪玉コレステロールで、高いと動脈硬化を起す危険性が高くなる。 |
2 糖尿病関連検査
| 略称 | 日本語名 | 参考基準範囲 | この検査で何がわかるか |
|---|---|---|---|
| GLU | 血糖 | (空腹時) 78 - 109 mg/dl | 血液の中にあるブドウ糖で、糖尿病のコントロールと診断に重要である。 |
| HbA1c | ヘモグロビンA1C | 4.6 - 6.2 % | 血液中のヘモグロビンの仲間で時間をかけてブドウ糖と結合する。赤血球の寿命(120日)と同じだけ血液中にあるため、糖尿病患者の1~2か月前の血糖コントロールの良し悪しを表す。 |
| IRI | インスリン | 5-20 μU/ml | 血糖の調整を司るホルモンで血糖値を下げる働きがある。分泌や働きが悪くなると血糖値があがり糖尿病になる。 |
| CPR | Cペプチド | 1.0-2.0 ng/ml | インスリンの前段階の物質で膵臓でインスリンとCPRに分離されて血液中に出てくるす。インスリンの量や分泌機能を推測できる。 |
3 腫瘍マーカー検査
| 略称 | 日本語名 | 参考基準範囲 | この検査で何がわかるか |
|---|---|---|---|
| AFP | アルファフェトプロテイン | <20.0 ng/ml | 肝細胞癌の診断や経過観察のためのマーカーである。 |
| CEA | 胎児性蛋白 | <5.0 ng/ml | 腫瘍全般の診断や癌の外科手術後の経過や再発のモニターとして用いる。 |
| PSA | 前立腺特異抗原 | <4.0 ng/ml | 前立腺癌の診断や経過観察をする。 |
| CA19-9 | 糖鎖抗原CA19-9 | <37.0 U/ml | 膵臓癌や胆道系の癌の診断や経過観察に用いる。 |
| CA15-3 | CA15-3 | <28.0 U/ml | 乳癌の腫瘍マーカーですが、卵巣癌の予後をみるためにも測定する。 |
| CA125 | CA125 | <35.0 U/ml | 卵巣癌の腫瘍マーカーである。 |
| SCC | 扁平上皮癌関連抗原 | <1.5 ng/ml | 扁平上皮癌に対して陽性を示す率が高く、子宮頚管部や肺の扁平上皮癌を診断する指標として用いられる。 |
4 甲状腺ホルモン検査
| 略称 | 日本語名 | 参考基準範囲 | この検査で何がわかるか |
|---|---|---|---|
| FT3 | 遊離トリヨードサイロニン | 1.88-3.18 pg/ml | バセドウ氏病や橋本病の診断や治療の効果をみるために測定する。FT3、FT4は蛋白と結合していない甲状腺ホルモンである。TSHは下垂体から分泌されるホルモンで甲状腺ホルモンの分泌を刺激する。 |
| FT4 | 遊離サイロキシン | 0.70-1.48 ng/dl | |
| TSH | 甲状腺刺激ホルモン | 0.36-3.67 μIU/ml |
5 感染症検査
| 略称 | 日本語名 | 参考基準範囲 | この検査で何がわかるか |
|---|---|---|---|
| HBs-Ag | B型肝炎ウイルス抗原 | (-) | B型肝炎ウィルスに感染したことがあるか、感染しているか、感染していればどのような状態にあるかがわかる。 |
| HCV-Ab | C型肝炎ウイルス抗体 | (-) | C型肝炎ウィルスに感染しているかどうかを調べる検査で、C型急性肝炎や慢性肝疾患の診断に用いる。 |
| HIV-Ab | HIVウイルス抗体 | (-) | HIVウイルスに感染しているかをスクリーニングする検査である。 |
| TPPA | トレポネーマパリダム抗体 | (-) | 梅毒に感染した時に産生される抗体の有無を調べる検査である。 |
| RPR定性 | RPRカードテスト | (-) |
成人病には、これといった症状がない。美容器とは「何らかの苦痛があるもの」という常識は、成人病には当てはまらない。成人病の症状が出てきたときには、すでに病気が相当進行した状態、手遅れになっていることが少なくない。
高血圧は、脳や心臓に合併症がない限り症状はない。巷で言われている「めまい、頭痛、肩こり」といった症状は高血圧そのものにはない。
令和3(2021)年の人口動態統計(厚生労働省)によると、心疾患は死亡原因の第2位、脳血管疾患は第4位であり、両者を合わせると、悪性新生物(がん)に次ぐ死亡原因2となっており、年間31万人以上の国民が亡くなっている。
令和元(2019)年度版「国民医療費」(厚生労働省)の概況によると、令和元(2019)年度の傷病分類別医科診療医療費31兆9583億円のうち、循環器系の疾患が占める割合は、6兆1369億円(119.2%)と最多である。
高血圧が医学上問題となるのは、高血圧を呈する人々が正常血圧に比べて、臓器障害(脳卒中や虚血性心疾患)に罹患する比率が非常に多いことである。脳卒中の場合で、正常血圧者の10倍、脳梗塞で約5倍、虚血性心疾患で約2倍と考えられている。
また、糖尿病は「飽食の時代」と云われる昨今の食料事情、運動不足などによる接種カロリー過剰を背景に、高齢化社会に進行とともに増加の一途をたどってる。現在日本の糖尿病罹患者は「10人に1人」と言われ、患者数は1000万人といることになる。
2 検査結果を見たら
ある集団を検査した時に得られたデータを、統計学で処理すると山のような形になる。この山の両端2.5%ずつの範囲を除外したものが基準範囲となるので、健康な人でも基準値から外れる場合がある。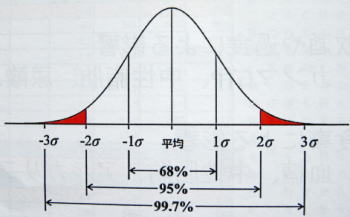
日本国内で広く使われているのは日本臨床検査標準協議会で規定の「共用基準範囲」が採用されている。ただし1日の中で変動する範囲や、加齢に伴う変化などは考慮されていない。
検査結果が出たら、検査データごとに「↑」「↓」表示がついていることが多い。この記号は、基準値と比較して「↑」は高い、「↓」は低いことを現す。これは、あくまでも測定値の結果を集団の正常値を物差しとして測定したものである。
何も記号がついていなければ、受信者の測定値が、正常範囲すなわち「健康と考えられる人々の95%が含まれる検査値の範囲」に入る値であったことを示している。測定値が異常なしだから、受信者に疾病がないことを保証しているのではない。
人間ドックの検査で「便潜血版の陰性」という結果が出た。しかし、これは検査に出された便に血が混じっていないという結果で、消化管に出血源がないと保証しているわけではない。検査項目に大腸内視鏡検査が入っていれば、大腸がんが発見されたのである。
血液生化学検査でも同様なことが起こり得る。BUN、クレアチニンの数値は正常で尿蛋白も陰性だった。「腎機能異常なし」との結果が出た。これだけの検査で腎機能正常とは即断できず、この受診者は三か月後に腎不全で血液透析をすることになった。
心臓超音波検査や心電図検査で「異常なし」と判定された受信者でも、一週間後に心筋梗塞を起こして死亡することもあり得る。人毛ドックの「異常なし」という結果は、決して受信者に心筋梗塞が起こらないと保証しているわけではない。
集団検針というものは「おおまかなスク-リング」を行ことが主目的であり、病気を診断したりするものではない。こうした検針でもなお心配というのであれば、病院の外来を受診し、医師の診療を仰げばよいということになる。
4 健康診断受診の目的
健康診断受診を受診したということは、症状は特にないが、どこか体に異常がないかを見つけてもらうためであったはずである。身体をよく調べてもらうチャンスであると、心得た方がよいだろう。
「毎年毎年、要精密検査を指示されるので気にしていませんよ」などという受信者を見かけるが、これでは何のために健康診断を受けたのか理解に苦しむ。いたずらに不安がることはないが、再検査や要精密検査の指示には素直に従う方がよい。
再検査や要精密検を受ける際には、必ず健康診断の成績表を持参して受信したいものである。ただ「腎臓を調べて管佐相」と病院で受診しても、依頼された医師はどう検査計画を組めばよいのかとまどうばかりである。
以上の程度および性質、たとえば蛋白尿なのか、血尿なのか、BUNあるいはクレアチニンが高値なのか、またその程度はどのぐらいなのか、さらに他の検査データはどうなのか等々により、医師は検査計画(検査項目とその順序)を考えるのである。
再検査および要精密検査は、健康診断とは違い保険診療なので、健康保険証を持参して病院にかかる。保健証がないと自費扱いになってしまうから、無駄な出費はしないことである。
検査データを前にして、医師に相談もできず、人知れず心配し悩んでいる患者に、検査データの意味を説明し自分の健康を考えるうえでの判断材料としていただくために提供した。自己判断をするのを助けることを目的としている。
病気の診断というのは、検査値の異常=病気、正常値=健康でもない。忙しいというだけで詳しい説明をしない医師の説明不足を補う目的で「検査値の見方」をとりあげた。検査データの数値に一喜一憂している患者が、一人でもいなくなることを願っている。
参考資料:検査値で読む人体(高見重人、講談社現代新書)、検査値の見方(徳洲会東病院資料)など。